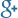Aangeboren porto-systemische shunt
De lever neemt in het lichaam een zeer belangrijke plaats in met betrekking tot de stofwisseling en de ontgifting van het bloed. Als er iets met de lever aan de hand is betekent dit dat de functies niet goed kunnen worden uitgeoefend. Een van de omstandigheden waarin het functioneren van de lever ernstig verminderd is, is die waarin er sprake is van een zgn. porto-systemische shunt of levershunt.
Bij de porto-systemische levershunt is er sprake van een kortsluiting tussen de poortader, de ader die veneus bloed vanuit het maagdarmkanaal naar de lever transporteert, en de achterste holle ader, de transporteur van veneus bloed naar het hart. Deze verbinding loopt via één van de vaten die tijdens de embryonale ontwikkeling wordt gevormd, maar na de geboorte normaalgesproken niet meer functioneel aanwezig is.
Deze aandoening treedt frequenter op bij een aantal rassen zoals de Ierse Wolfshond, Cairn Terrier, Yorkshire Terrier en de Teckel. Dit zijn zeker niet de enige rassen waarbij shunts voorkomen, op de kliniek voor Gezelschapsdieren in Utrecht zijn al circa 35 rassen bekend waarbij deze aandoening is geconstateerd (clubblad 1992, AdH)
De normale lever
Om enig inzicht te krijgen in de gevolgen van de afwijking is het nuttig om eerst de normale bouw en functie van de lever en de poortader te bespreken.
De lever ligt achter het middenrif beschermd door de ribben, bij de hond wat meer naar rechts. Het middenrif en de lever liggen tegen elkaar aan, de achterzijde van de lever ligt tegen de maag, de alvleesklier (pancreas), de twaalfvingerige darm (duodenum), de rechter nier en soms tegen de milt.
De lever is opgebouwd uit een zestal lobben met daartussen de galblaas. De lobben komen bij elkaar bij de loverpoort, dit is de plaats waar de leverslagader (arteria hepatica) en de poortader (vena portae) de lever binnen komen en de galbuis de lever verlaat.
De lever ontvangt bloed van de leverslagader en de poortader. De poortader krijgt bloed vanuit het maagdarmkanaal, de alvleesklier en de milt. Dit bloed bevat dus alle opgenomen stoffen uit het maagdarmkanaal en hormonen uit o.a. de alvleesklier. Al het bloed van het maagdarmkanaal komt dus normaal gesproken in de lever terecht en wordt daar als het ware verwerkt. De belangrijkste functies van de lever zijn:
- Afscheiding van gal voor de vertering van vetstoffen in de darm
- Stofwisseling van eiwitten, vetten, koolhydraten (suikers)
- Constant houden van de glucose en vetzuren spiegels in het bloed
- Ontgifting van voor het lichaam giftige stoffen
- Opslag van vitaminen, ijzer en glycogeen
- Afbraak van ‘oude’ bloedcellen
- Synthese (aanmaak) van bloedeiwitten
Bloed uit de lever gaat via de leverader (vena hepatica) naar de achterste holle ader en komt zo weer in de circulatie.
Wanneer er sprake is van een levershunt is er iets mis met de normale bloedvoorziening van de lever. Het bloed uit de poortader kan nu via een kortsluiting, zonder eerst door de lever te gaan, terecht komen in de grote circulatie. Om de ontstaanswijze van zo’n shunt te begrijpen is het noodzakelijk kennis te dragen van de embryonale ontwikkeling van de lever en zijn circulatie.
Embryonale ontwikkeling
Vlak na de bevruchting in de baarmoeder is het ontstane embryo voor zijn energievoorziening grotendeels afhankelijk van het materiaal in de zgn. dooierzak, een membraan die een vloeistof omgeeft die qua functie ongeveer vergelijkbaar is met de dooier van een kippenei. Het embryo groeit aanvankelijk liggend op en in verbinding staand met dit dooiermateriaal.

Voor de zuurstofvoorziening is het embryo in eerste instantie aangewezen op diffusie, maar al snel is deze weg niet meer toereikend en ontstaan de zgn. umbilicaalvaten die de verbinding gaan vormen tussen het embryo en de placenta via de navelstreng. Bij de groei van het embryo wordt de diffusiecapaciteit voor voedingsstoffen uit de dooierzak (de membraan die de dooier omgeeft) steeds kleiner omdat het embryo zich steeds verder gaat krommen en de buitenwand zich gaat sluiten.
De verbinding tussen dooierzak en embryo wordt daardoor steeds nauwer en om nu nog voedingsstoffen naar het embryo te transporteren wordt een bloedvatenstelsel binnen de dooierzak noodzakelijk. Daar het leven van het embryo bestaat bij de gratie van deze bloedvaatjes worden deze vaten, heel toepasselijk, arteria en vena vitellina (eidooier) genoemd. Voor de zuurstofvoorziening blijft het embryo nog steeds afhankelijk van de arteria en vena umbilicalis.
De aanleg van het maag-darmkanaal is aanvankelijk niet meer dan een soort T-vormige buis waarvan de poot van de T de verbinding vormt met de dooierzak. In het voorste gedeelte van deze primitieve darm ontstaat, als een soort uitzakking, de leveraanleg.

Voor het bloedvatenstelsel in de dooierzak is de (dubbel aangelegde) vena vitellina hier van belang.
Aanvankelijk groeien de leverknoppen (groepjes primitieve levercellen) tussen de linker en de rechter vena vitellina uit, maar al snel worden de venen overgroeid en opgenomen in de lever. Hierdoor vallen de venae vitellinae uiteen in een stelsel van vaten dat nu met de term ‘leversinusoiden’ wordt aangeduid.
Met het ontstaan van deze sinusoiden, of misschien wel juist daardoor, ontstaat er een verbinding tussen de venae vitellinae en de venae umbilicales. Was er aanvankelijk een duidelijke scheiding tussen de taken van de zuurstofvoorziening (umbilicaalvaten) en de voedingsstoffenvoorziening (venae vitellinae), nu worden beide taken, door de verdere ontwikkeling van de placenta-circulatie langzaam maar zeker overgenomen door de umbilicaalvaten. De venae en arteriae vitellina worden echter alles behalve overbodig, de oorspronkelijke relatie met het primitieve darmkanaal blijft bestaan: de arteriën worden het aanvoerende vat van het maagdarmkanaal, de arteria mesenterica cranialis geheten; de venen verworden het afvoerende vat: de poortader.
Het ontstaan van shunts
In de vroege embryonale ontwikkeling worden alle bloedvaten dubbel aangelegd en naarmate de ontwikkeling vordert gaat deze symmetrie grotendeels verloren. Voor de venae vitellinae geldt dat het een verstrengeld netwerk van vaten rond het darmkanaal wordt; beide vaten worden dus één.
Voor de venae umbilicales geldt dat de rechter verschrompelt en de linker de taak van voedsel- en zuurstofleverancier op zich neemt.
Voor de achterste holle ader geldt weer iets anders en wetende hoe deze ontwikkeling in zijn werk gaat kan men zich voorstellen dat er kortsluitingen tussen de verschillende vaten ontstaan. Uit de twee primitieve holle aders (venae cardinales caudales) ontstaan via diverse ontspruitingen, die onderling weer met elkaar verbinden, twee meter centraal gelegen aders (venae subcardinales) die zich via een heel stelsel van vaatbruggen met elkaar verbinden om vervolgens tot één vat samen te versmelten.


De verbinding met het hart komt tot stand via het in de lever eveneens actief groeiende vaten stelsel. Omdat het noodzakelijk is dat het bloed uit de vena umbilicalis zonder hapering het hart kan bereiken (het is immers zuurstofrijk bloed uit de placenta) ontstaat er in het sinusoidensysteem een relatief groot vat dwars door de lever heen dat de verbinding vormt tussen de vena umbilicalis en het hart, maar ook, doordat het sinusoidensysteem debet is aan de verbindingen tussen de umbilicaalvaten en venae vitellinae, tussen de toekomstige poortader en het hart. Deze verbinding noemt men de ductus venosus arantii.
De ductus venosus sluit onder normale omstandigheden onder invloed van de veranderde zuurstofspanning in het bloed dat er doorheen stroomt: voor de geboorte stroomt er zuurstofrijk bloed uit de vena umbilicalis doorheen, na de geboorte alleen nog zuurstofarm veneus bloed uit het darmkanaal. In de wand van de ductus bevindt zich, naast talrijke autonome spiercellen, een heel netwerk van zenuwen en receptoren. Verandering van de zuurstofspanning na de geboorte is de trigger voor de release van neurotransmitters die, via de zenuwen, verantwoordelijk zijn voor de contracties van de spiercellen. Hierdoor verkleint de doorsnede van het vat aanzienlijk. Een wildgroei van de celwand zorgt voor de uiteindelijke totale afsluiting. De oorzaak van het niet sluiten van de ductus venosus moet waarschijnlijk gezocht worden in het niet goed aangelegd zijn van het receptor- zenuwspiercellensysteem, waarbij de fout in alle drie de onderdelen kan zitten.
We hebben gezien, dat het ontstaan van de diverse vaten tijdens de embryonale ontwikkeling een zeer actief proces is van nieuwvorming van bloedvaten. Gezien de innige relatie die deze bloedvaten met elkaar hebben is het niet ondenkbaar dat er verbindingen ontstaan op plaatsen waar het eigenlijk niet hoort. In veel gevallen zullen deze verbindingen dan ook daadwerkelijk ontstaan maar het niet functioneel zijn van zo’n verbinding doet deze over het algemeen weer snel in regressie gaan. Het systeem volgens welk het organisme het niet functioneel zijn herkent is mogelijk vergelijkbaar met het systeem volgens welk de ductus venosus sluit, maar andere mechanismen zijn niet uitgesloten. De levershunts die hierna zullen worden besproken kunnen beschouwd worden als zulke verkeerde verbindingen tussen actieve vaatspruiten, die om wat voor reden dan ook zijn blijven bestaan.
Intra-hepatische en extra-hepatische shunts
In grote lijnen kan een levershunt zich op twee manier presenteren. We zagen al dat het niet sluiten van de ductus venosus kan resulteren in een shunt binnen de lever, we noemen dit een Intra-hepatische shunt.
De extra-hepatische shunt is een verbinding tussen de poortader en de grote circulatie die buiten de lever is gelegen. De oorzaak hiervan moet gezocht worden in het blijven bestaan van een verbinding die ontstaan is tijden het actieve groeiproces van de vaten rond de lever. Het wezenlijke verschil tussen beide soorten shunts is: de intra-hepatische shunt via de ductus venosus arantii is een shunt ten gevolge van het niet sluiten van de tijdens de embryonale levensfase, functionele en van levensbelang zijnde verbinding tussen de vena umbilicalis en het hart; de extra hepatische shunt is een verbinding die bij toeval ontstaat of ontstaat als tijdelijke brug voor de vorming van een ander vat en nog tijdens het embryonale leven zou moeten verdwijnen maar dat niet doet.

Schematisch een aantal shunts zoals bij honden wel eens wordt aangetroffen
Erfelijkheid
Het is vrijwel zeker dat het optreden van shunts erfelijk is. Het komt binnen bepaalde rassen wel voor en binnen andere rassen niet. Ook binnen bepaalde rassen kan men zien dat de frequentie van voorkomen hoger is in bepaalde foklijnen.
Omdat niet precies bekend is hoe de shunts vererven is door de faculteit der diergeneeskunde te Utrecht een proefparing uitgevoerd met twee niet-verwante Cairn Terriers, die beide een levershunt hadden of althans daaraan geopereerd. De recht-toe-recht-aan genetica toepassend zou men verwachten dat een groot aantal nakomelingen van deze paring de afwijkingen zouden hebben, lijder maal lijder geeft lijder, nietwaar?
Niet dus, slechts één pup had een shunt. Dit verschijnsel is verklaarbaar als men er van uit gaat dat een groot aantal genen in bepaalde combinaties verantwoordelijk zijn voor het ontstaan van de aandoening. Paart men twee individuen met twee verschillende genencombinaties dan wordt het al erg onwaarschijnlijk dat er nakomelingen zijn die ook een combinatie hebben die codeert voor levershunt. Een kenmerk dat door meerdere genen wordt bepaald noemt men ‘polygeen’. Een andere aanwijzing voor erfelijkheid is het feit dat de verschillende typen levershunts niet door elkaar voorkomen binnen één ras: ieder ras heeft als het ware zijn eigen shunt.
De gevolgen
Porto-systemische shunts zijn steeds relatief wijde bloedvaten die hierdoor weinig weerstand bieden aan de portale bloedstroom. Aangezien het capillaire netwerk in de lever een veel grotere weerstand biedt, kiest het bloed de weg van de minste weerstand en dat is dus niet door de lever. Het gevolg hiervan is dat de lever onvoldoende doorbloed wordt.
Het bloed in de poortader bevat naast toxische stoffen ook voedingsstoffen voor de levercellen en hormonen die de cellen nodig hebben voor hun ontwikkeling en groei. Omdat de bloedstroom naar de levercellen bij een shunt is afgenomen zal de lever te klein blijven en zelfs in verval kunnen gaan.
Weliswaar wordt de lever ook nog van bloed voorzien door de arterie hepatica maar dit is niet voldoende om de lever goed te onderhouden. Het systeem is er immers op gericht bloed te ontvangen rechtstreeks uit het maagdarmkanaal. Bovendien is de lever er niet op gebouwd uitsluitend onderhouden te worden door de leverslagader, die zorgt slechts voor de zuurstofvoorziening.
Een onvoldoende ontwikkeling en doorbloeding van de lever heeft gevolgen voor de uitoefening van de functies zoals die aan het begin van het artikel zijn genoemd: de lever maakt minder albumine hetgeen gevolgen heeft voor de waterhuishouding van het dier:
- er worden minder factoren gemaakt die nodig zijn bij de bloedstolling;
- de capaciteit voor glycogeen (een energiereserve bij inspanning) is verminderd;
- de cruciale rol die de lever speelt bij de vertering van voedsel is sterk verminderd waardoor de voedselbenutting sterk terug loopt;
- maar wat de ernstigste gevolgen heeft voor het dier is het feit dat het bloed in onvoldoende mate wordt ontdaan van voor het lichaam schadelijke stoffen, simpel gezegd het dier vergiftigt zichzelf!
Hepato-encephalopathie
De onschadelijke stoffen waar het hier om gaat zijn stoffen , die normaalgesproken in lage concentraties in het lichaam voorkomen en voor hun afbraak en verwerking afhankelijk zijn van de lever. Wanneer de metaboliserende functie van de lever tekort schiet zal de concentratie van deze stoffen stijgen en dat zal effect sorteren op de diverse weefsels en organen. Het meest gevoelige orgaan in dit verband is het centraal zenuwstelsel; storingen in de hersenen uiten zich vaak bijzonder dramatisch. Een disfunctie van de hersenen als gevolg van een niet goed functionerende lever noemt men hepato-encephalopathie.
Er zijn twee belangrijke metabole disfuncties die encephalopathie veroorzaken:
Ammoniak
Normaal gesproken is ammoniak in lage concentratie in het bloed aanwezig, dit ondanks het feit dat er dagelijks een grote hoeveelheid in het lichaam ontstaat. Uitsluitend de lever is in staat ammoniak af te breken tot een niet schadelijk product, ureum genaamd, dat via de nieren kan worden uitgescheiden.
Ammoniak (NH3) wordt met water (H2O) omgezet in ammonium (NH4+). Vervolgens vinden er meerdere processen plaats waarbij koolstofdioxide (CO2) en water bij betrokken zijn en ontstaat er ureum. Het hele proces heet de ureumcyclus.
Ammoniak komt voor het overgrote deel vrij in de darmtractus tijdens de afbraak van eiwitten, het ammoniak wordt geresorbeerd en via de poortader naar de lever vervoerd.
De schadelijke gevolgen van de hoge NH3-concentraties ontstaan doordat deze stof ingrijpt in de energievoorziening van o.a. de hersenen. De energievoorziening van alle weefsels in het lichaam en dus ook van de hersenen verloopt via een ingenieus biochemisch proces dat de naam Krebs-cyclus of citroenzuur-cyclus draagt. Een hoge concentratie ammoniak in de cel resulteert in een chemische verandering van één van de factoren van de citroenzuur-cyclus. Hierdoor wordt deze factor aan de cyclus onttrokken en stagneert de energievoorziening. Uiteindelijk is dit er de oorzaak van dat de hersenen niet meer goed kunnen functioneren.
Aminozuren
Aminozuren zijn de bouwstenen van eiwitten. Bij het verteringsproces in de darm wordt het eiwit gesplitst in losse aminozuren die gedeeltelijk worden omgezet in ammoniak maar ook voor een groot deel direct worden geresorbeerd en tevens via de poortader naar de lever worden vervoerd. Niet alle aminozuren worden in gelijke mate in de lever afgebroken. Zo worden leucine, isoleucine en valine voornamelijk in de spieren gekataboliseert (afgebroken) terwijl voor tryptofaan, tyrosine en fenylalanine geldt dat zij uitsluitend in de lever kunnen worden verwerkt. Het gevolg hiervan is dat bij een levershunt de concentratie van de laatst genoemde aminozuren sterk stijgt ten opzichte van de overige.
Het schadelijk gevolg hiervan is het volgende:
Fenylalanine en tyrosine zijn de neurotransmitters die in de hersenen verantwoordelijk zouden zijn voor het functioneren van dit ondoorgrondelijk orgaan. Enzymen zijn hulpstoffen die zorgen voor de omzetting van de aminozuren in de neurotransmitters en wanneer het aanbod van aminozuren te hoog wordt raakt dit enzymstelsel als snel verzadigd. Het gevolg hiervan is dat er een alternatieve weg gevolgd wordt om afbraak te bewerkstelligen. Voor tyrosine geldt dat dit via een ander enzym wordt omgezet in octopamine. Octopamine is een zgn. valse neurotransmitter, dat wil zeggen het bezit wel de receptoren die bedoeld zijn voor normale neurotransmitters, maar dit resulteert niet in een normaal effect. Er ontstaat een competitie tussen normale en valse neurostransmitters hetgeen als resultaat heeft dat de hersenen niet meer normaal kunnen functioneren. Ook deze situatie kan derhalve als oorzaak worden gezien voor hepato-encephalopathie.
Symptomen
Met name de hersenverschijnselen kunnen soms alarmerend zijn, maar voor de rest zijn de symptomen weinig specifiek. Uit de functies van de lever die reeds genoemd zijn kunnen we een heel aantal verschijnselen verklaren. De rol die de lever speelt in de vertering van voedingsstoffen, verklaart dat we meestal een erg mager dier aantreffen. Doordat de glycogeenreserves in een normale lever een grote mate van activiteit mogelijk maken zien we bij een vermindering van de opslagcapaciteit patiënten die snel vermoeid zijn, veel slapen en in veel gevallen apathie (ernstige mate van lusteloosheid) vertonen. Verder zien we regelmatig honden die erg veel drinken en ook braken, niet willen eten, en ook diarree komt voor.
De hersenverschijnselen kunnen variëren van geringe apathie tot dwangbewegingen en ongecoördineerde stuiptrekkingen. Regelmatig treedt blindheid op en zonder therapie eindigt deze situatie onherroepelijk in de dood.
Een zeer opvallend kenmerk van hepato-encephalopathie is dat de periodes met klachten worden afgewisseld met periodes zonder of met minder ernstige symptomen, die dagen tot weken kunnen duren. Een oorzaak is niet bekend.
Diagnose
Voor het stellen van de diagnose heeft men een aantal mogelijkheden ter beschikking. Allereerst is er natuurlijk het verhaal van de eigenaar dat belangrijk is in verband met het gedrag dat de hond thuis vertoont. De symptomen zijn echter weinig specifiek.
Er kan een röntgenfoto gemaakt worden waarop een meestal te kleine lever is te zien, dit is echter nog geen bewijs van een levershunt.
Bij urine-onderzoek kunnen ammoniumuraatkristallen gevonden worden die bij niet-Dalmatische honden slechts ontstaan bij een hoge ammoniakconcentratie in het bloed. Deze bevinding is in 40% van de gevallen een bewijs van hepato-encephalopathie.
Bij bloedonderzoek treffen we steeds een verhoogde ammoniakconcentratie aan. Als de uitkomst van het onderzoek dubieus is kan een zgn. ammoniak-tolerantietest worden gedaan. Hierbij wordt ammoniak toegediend via het maagdarmkanaal. Na enige tijd meet men dan de concentratie in het bloed die bij een normaal functionerende lever niet verhoogd mag zijn.
Voor meer informatie over deze bloedtest kijk bij “Ammoniakbepaling in het bloed”.
Tenslotte kan een leverbiopt genomen worden waarbij men microscopisch de levercellen kan beoordelen en een indruk kan krijgen van de opbouw van de bloedvoorziening. Bij een levershunt treffen we dan aan: kleine poortadervertakkingen en een meer dan normale hoeveelheid (compensatoir gehypertrofieerd) arterie hepatica-doorsneden.
De definitieve diagnose ‘levershunt’ kan alleen gesteld worden met behulp van röntgencontrastonderzoek en echografie. Bij röntgencontrastonderzoek word na het openen van de buikholte contrastvloeistof ingebracht in de venae portae. Met deze techniek is het dan tevens mogelijk het type shunt vast te stellen. Een tegenwoordig steeds meer gebruikte techniek is de echografie. In enkele gevallen is het zelfs mogelijk de shunt in beeld te brengen.
Therapie
Het type shunt (intra- of extra-hepatisch) is van groot belang voor de prognose van het dier. De meeste shunts zijn echter operabel, slechts 40% van de intra-hepatische shunts is dat niet.
Wanneer de diagnose ‘leverlijden’ is gesteld zal direct het dieet van de hond aangepast moeten worden. We zagen reeds dat eiwit het meest schadelijk is voor het lichaam bij een niet goed functionerende lever. Dit betekent dat het dier een eiwit-arm dieet moet krijgen waarmee dan getracht wordt de ammoniakconcentratie binnen de perken te houden.
Als de diagnose ‘levershunt’ is gesteld kan men overwegen te opereren. De meeste shunts kunnen worden gesloten waarbij de ene shunt wat meer vakmanschap vereist dan de andere. Tijdens zo’n operatie wordt de foutieve vaatbrug gesloten en wel zo dicht mogelijk bij de achterste holle ader of de vena azygos (zie figuur hierboven)
Na een gedeeltelijke sluiting volgt afdoende herstel van de leverdoorbloeding, de shunt sluit zich soms volledig. Volledige sluiting tijdens ene operatie is niet aan te bevelen omdat de lever niet aangepast is aan de plotseling grote hoeveelheid aangevoerd bloed. Dit zou een enorme drukverhoging in het portale gebied tot gevolg hebben.
Het resultaat van de operatie is in vrijwel alle gevallen alleszins bevredigend. De ammoniakconcentratie daalt meestal weer naar normaal en het dier herstelt over het algemeen binnen enkele weken volledig. Ook de soms ernstige hersenverschijnselen kunnen volledig verdwijnen. Dat de operatie niet geheel zonder risico is moge blijken uit het feit dat de lever ten tijde van de operatie een niet goed functionerend orgaan is. De wetenschap dat de meeste anesthetica door de lever moeten worden afgebroken alvorens zij kunnen worden uitgescheiden maakt een omzichtige keuze van het middel en een goede bewaking tijdens de operatie noodzakelijk. Als de shunt niet operabel blijkt te zijn dan zijn de vooruitzichten voor het dier somber. Met een eiwit-arm dieet kunnen de symptomen zich wel tijdelijk verminderen maar hiervan moet men niet al te veel verwachten. Meestal zullen deze dieren binnen niet al te lange tijd sterven ten gevolge van de shunt.
 0187 - 48 28 97
0187 - 48 28 97 paraveterinair@dierenkliniekgo.nl
paraveterinair@dierenkliniekgo.nl